Bei systemischer Tuberkulose ist eine Mitbeteiligung von Bindehaut, Hornhaut und Sklera äußerst selten. In der Literatur wird als Ursache für eine interstitielle Keratitis und konjunktivale Granulome eine Überempfindlichkeitsreaktion auf tuberkulöses Protein und nicht etwa eine infektiöse Genese mit direkter Beteiligung des M. tuberculosis am Entzündungsgeschehen vermutet. Bei direkter Beteiligung der Mykobakterien kann es zu ganz bestimmten pathologischen Hornhautveränderungen kommen: Hierzu zählen die interstitielle Keratitis, die endotheliale Keratitis und die stromale Keratitis. Bei Augentuberkulose kann es – wie im vorliegenden Fall – auch zur Hypopyonbildung kommen. Ein Blick in die Augen des Patienten – oder vielmehr das RT-PCR-Ergebnis des Kammerwasseraspirats des rechten Auges – gab entscheidende Hinweise auf die systemische Erkrankung des Patienten. Ohne die Mitbeteiligung des Auges wären die pathologischen Veränderungen des Lungengewebes wohl zu einem viel späteren Zeitpunkt erst aufgefallen.1
Kasuistik: Therapieresistentes Ulkus mit Hypopyon
Ein Blick in die Augen kann manchmal Leben retten: Bei der Untersuchung eines indischen Patienten entdeckte das Ärzteteam eine okuläre Tuberkulose.
Empirische antimikrobielle Therapie bleibt ohne Erfolg
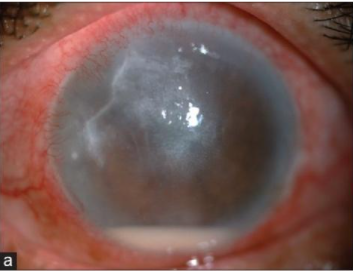
Ein 64-jähriger Mann stellte sich in der augenärztlichen Ambulanz mit folgender Symptomatik vor: Rötung, Schmerz und Epiphora am rechten Auge. In der Anamnese gab der Patient an, seit rund 8 Jahren an einem Diabetes mellitus Typ II zu leiden und seitdem in diabetologischer Behandlung zu sein. Bei V.a. eine infektiöse Keratitis war bereits durch augenärztliche Kolleginnen und Kollegen eine mikrobiologische Untersuchung der Hornhautabschabung des rechten Auges erfolgt. Diese fiel jedoch negativ aus. Die einzige Auffälligkeit in seiner Blutuntersuchung war eine erhöhte Erythrozytensedimentationsrate gewesen. Der Patient stellte sich nun in der Augenambulanz vor, da sich der Zustand des Auges trotz intensiver topischer antimikrobieller Therapie enorm verschlechtert hatte. Die Visusprüfung ergab eine bestkorrigierte Sehschärfe (BCVA) von 0,25 am rechten und von 1,0 am linken Auge. Die Sehkraft ließ sich durch einen Blick durch die Spaltlampe erklären (siehe Abbildung 1; unten in Galerie).1
Trübe Aussichten im Spaltlampenbefund
Im Bereich der Hornhautsstromas des rechten Auges stellte sich hier mittig ein Infiltrat dar. Das darüber liegende Epithel lag offen. In der Vorderkammer waren Zellen 1+, Flare 1+, sowie ein Hypopyon erkennbar. Der Hornhautbefund erschwerte die funduskopische Untersuchung. Das Fundusbild des rechten Auges war nur unscharf erkennbar, jedoch grob unauffällig. Als weiterführende Diagnostik wurde eine Vorderkammerpunktion zur Gewinnung von Kammerwasser des rechten Auges durchgeführt. Die Probe wurde zur mikrobiologischen Untersuchung eingesandt. Mittels Polymerasekettenreaktion (PCR) wurde nach Hinweisen auf Eubakterien, Pilzgenom, Viren der Herpesgruppe und M. tuberculosis gesucht.1
Reverse Transkriptase lüftet das Geheimnis des "therapieresistenten" roten Auges
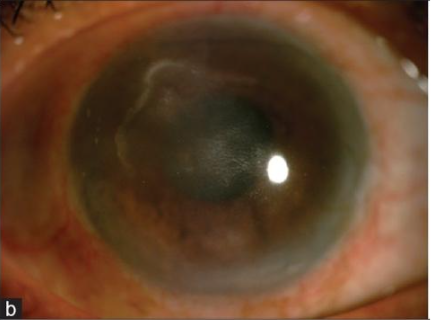
Mittels RT-PCR konnte das augenärztliche Team die Ursache des "therapieresistenten" Ulcus mit Hypopyon ans Licht bringen: Es konnten 422 Kopien/ml DNA von M. tuberculosis nachgewiesen werden. Der Patient wurde umgehend und gründlich auf Zeichen einer systemischen Tuberkulose hin untersucht. Der Mantoux-Test fiel positiv aus und auch das CT-Bild gab deutliche Hinweise auf granulomatöse Folgeerkrankungen der Infektion mit dem Mycobakterium tuberculosis. Die Serologie für Syphilis und humane HIV hingegen war negativ gewesen. Das augenärztliche Team stellte die Diagnose einer stromalen Immunkeratouveitis als Folge einer Augentuberkulose. Bisher hatte der Patient sein rechtes Auge mit topischen Steroiden und Zykloplegika behandelt. Diese wurden umgehend abgesetzt und es wurde gemeinsam mit den Kolleginnen und Kollegen der Pneumologie eine antituberkulöse Behandlung in Gang gesetzt. Erfreulicherweise bildete sich das Hornhautulkus innerhalb eines Monats nach Therapiebeginn vollständig zurück (siehe Abbildung 2, unten in Galerie).
Gute Aussichten nach antituberkulöser Therapie und Katarakt-Operation
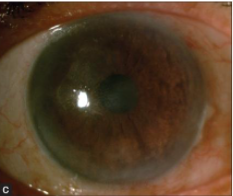
Im weiteren Verlauf erfolgte eine Phakoemulsifikation mit Implantation einer Intraokularlinse am rechten Auge (Abbildung 3, unten in Galerie). Die Voraussetzung hierfür war natürlich, dass die Entzündung zum Operationszeitpunkt bereits seit 6 Monaten abgeklungen war. Während der Katarakt-Operation wurde eine Kammerwasserprobe entnommen, um den Erkrankungsstatus zu prüfen. Im Kammerwasseraspirat waren mittels RT-PCR keine Kopien des M. tuberculosis Genoms mehr nachweisbar gewesen. Die bestkorrigierte Sehkraft des rechten Auges erreichte postoperativ einen Wert von 0,6. Innerhalb des 1. Jahres nach Erstvorstellung trat kein Rezidiv auf.1
Stadien der Erkrankung und Therapie
Auflösung: aus welchen Gründen ist der Fall so ungewöhnlich?
Referenzen:
1. Natiff N. et al. (2020). Tuberculous corneal ulcer with hypopyon. A case report. Indian Journal of Ophthalmology: May 2020 - Volume 68 - Issue 5 - p 922-924. doi: 10.4103/ijo.IJO_1368_19
Unsere Beiträge zum Welt-Tuberkulose-Tag 2022 im Überblick: